Vacinas contra Coronavírus-19
FONTES: Jama Network Learning e Science
Atualmente há diversas iniciativas para a produção de vacinas contra o SARS-CoV-2: desde vacinas convencionais, em que nosso organismo é estimulado a produzir uma resposta imune após ser exposto a antígeno do próprio vírus, até vacinas genéticas.
As primeiras vacinas contra vírus foram desenvolvidas com o cultivo do vírus dentro de ovos embrionados, como as vacinas contra gripe. Os vírus cultivados eram então inativados (mortos) ou atenuados (enfraquecidos) (Figura 1).
FIGURA 1. Cultivo de vírus em ovos embrionados para produção tradicional de vacinas
Atualmente o cultivo do vírus para produção de vacinas utiliza outros tipos de culturas de células. A vacina CoronaVac, desenvolvida pela Sinovac/ Instituto Butantan utiliza em sua produção o cultivo em células Vero e a inativação pela β-propionolactona (Figura 2).
FIGURA 2. Produção de vacinas inativadas ou atenuadas contra Coronavírus-19
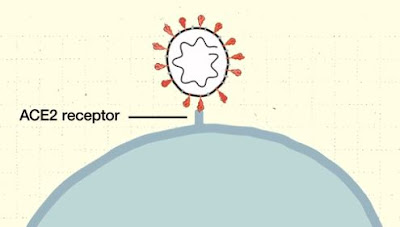
FONTE: http://www.lozierinstitute.org/No entanto, há uma nova geração de vacinas em desenvolvimento contra o SARS-C0V-2 que não utilizam mais cultivo viral para sua produção, utilizam como antígeno-alvo apenas o antígeno da proteína da espicula viral (Spike, ou proteína S) (Figura 3). A proteína S que é responsável pela interação do vírus com a célula humana, pelo receptor da enzima conversora da angiotensina 2 (Figura 4)
FIGURA 3. Proteína SPIKE, base das vacinas contra COVID-19
FIGURA 4. Interação do SARS-CoV-2 com a célula humana
Há quatro tipos de vacinas contra o coronavírus-19 de nova geração em estadio mais avançado de desenvolvimento (Figura 5):
FIGURA 5. Vacinas em desenvolvimento contra coronavirus-19 de nova geração
1. Vacinas genéticasa. RNA mensageiro (Moderna/NIH e Pfizer/BioNTech)b. DNA2. Vacinas de vetor virala. Vetor viral defectivo (Oxford/AstraZeneca e Johnson & Johnson/Janssen)b. Vetor viral competente (Merck/ IAVI)3. Vacinas de subunidades proteicas4. Partículas vírus-like
Na vacina de RNA mensageiro, o mRNA precisa atingir o citoplasma das células hospedeiras onde será produzida a proteína S. Na vacina de DNA, o DNA precisa entrar no núcleo (Figura 6). Então, esse material genético é utilizado pela maquinaria da célula, e a célula expressa a proteína S. A proteína é então reconhecida pelo sistema imunológico, estimulando uma resposta imune. O mRNA não pode atravessar facilmente as membranas celulares e é muito suscetível à degradação. Em ambas as vacinas, o mRNA é envolto em nanopartículas lipídicas. As vacinas de RNAm estão em ensaios clínicos fase III.
FIGURA 6. Mecanismo de ação das vacinas de DNA e de RNAm
Nas vacinas de vetor viral, utiliza-se outro vírus para carrear o material genético que codifica o antígeno, neste caso a proteína spike (Figura 7). O objetivo é induzir imunidade contra o antígeno alvo - a carga genética adicionada. Essas vacinas também podem induzir imunidade contra o próprio vírus vetor. Os vírus usados como vetores são atenuados ou enfraquecidos, de modo que não podem causar doenças. Os vetores podem ser defectivos, incapazes de replicar, ou competentes, capazes de replicar.
FIGURA 7. Mecanismo de ação das vacinas de vetor viral defectivo
↓
Há três vacinas sendo testadas contra SARS-CoV-2 que utilizam a tecnologia de vetor viral. A vacina ChAdOx-1, desenvolvida pela Universidade de Oxford e AstraZeneca, usa um adenovírus 5 de chimpanzé. A vacina Ad26.COV2 da Johnson & Johnson/ Janssen utiliza o adenovírus humano 26. Em ambas as vacinas, o vetor carrega o DNA que codifica a proteína S, mas não o exibe em sua superfície. Quando o vírus infecta uma célula hospedeira, ele entrega o DNA ao núcleo; a maquinaria da célula então expressa a proteína S, de forma semelhante a que vimos com as vacinas genéticas. E como esses vetores de adenovírus são defeituosos na replicação, depois que o vírus infecta uma célula, nenhum outro vírus é produzido.
A vacina rVSVΔG-SARS-CoV-2, desenvolvida pela Merck/ IAVI usa o vírus recombinante da estomatite vesicular (rVSV). Em humanos, esse vírus causa infecção assintomática ou leve doença gripal. Parte do genoma de RNA foi substituído pela codificação da proteína S. Ao contrário dos adenovírus, o vetor rVSV exibe a proteína S em sua superfície. Depois que o rVSV infecta uma célula hospedeira, a maquinaria da célula expressa a proteína S. No entanto, como o rVSV é competente para replicação, esta plataforma simula um ataque viral real (Figura 8).
FIGURA 8. Mecanismo de ação das vacinas de vetor viral competente
↓

A maioria dessas vacinas já terminou as fases I e II, necessitando ainda passar pela fase III de desenvolvimento (Figura 9).
FIGURA 9. Fases dos Ensaios Clínicos com Vacinas
LINKS: